Esse é mais um exemplo de um caso encaminhado para o setor de otoneurologia com suspeita diagnóstica de transtorno periférico do labirinto, e que na verdade trata-se de um caso central.
M.R.C, fem, 52 anos
História Clínica :
Quadro de tonteira não rotatória que aumenta progressivamente e culmina com náuseas e sensação de queda. Esse quadro pode ocorrer várias vezes ao dia e iniciou-se em 2010. Refere: Insegurança, perturbação do foco, movimento das imagens do ambiente, dificuldade para leitura (dificuldade para pular as linhas), dificuldade para atravessar uma rua, náuseas se insistir na leitura. Ao usar o celular, as pessoas percebem que sua cabeça ou o celular ficam oscilando (tentativa de focar as imagens de interesse). Tinha desistido de andar de bicicleta, com a insistência vem notando piora na sintomatologia e na insegurança. Hpp: Em 2010 estava anêmica por metrorragia. Na época diagnosticaram enxaqueca e foi tratada com topiramato (por quatro meses).
Exame Físico:
Romberg simples: Ausente.
Manobra do Impulso cefálico (Head Impulse Test – Hit): Negativa
Manobra de Dix e Hallpike (Dix-Hallpike Test): Negativa
Manobra para canal lateral (Supine Head Roll Test): Negativa
Manobra com a cabeça para trás (Head Hanging Position): Negativa
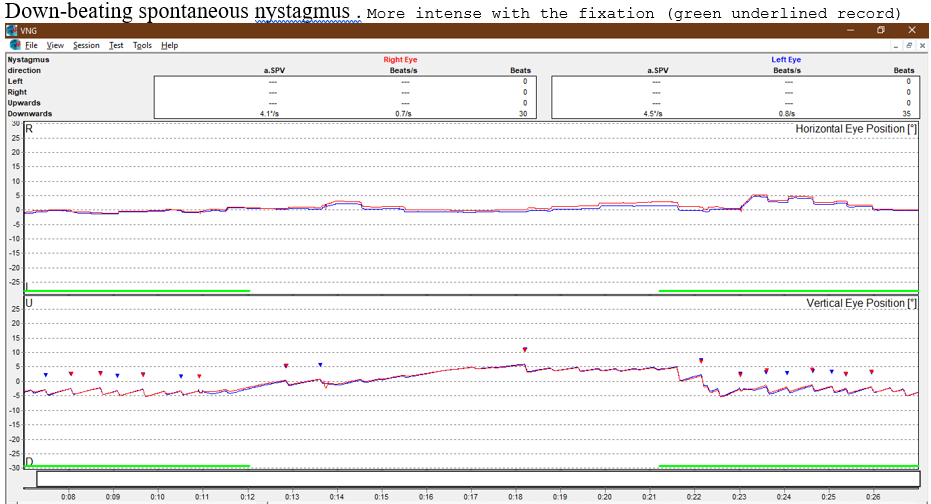
Nistagmo espontâneo com e sem fixação visual (Spontaneous Nystagmus): Presente, vertical inferior, que aumenta com a fixação ocular (Down-beating nystagmus).
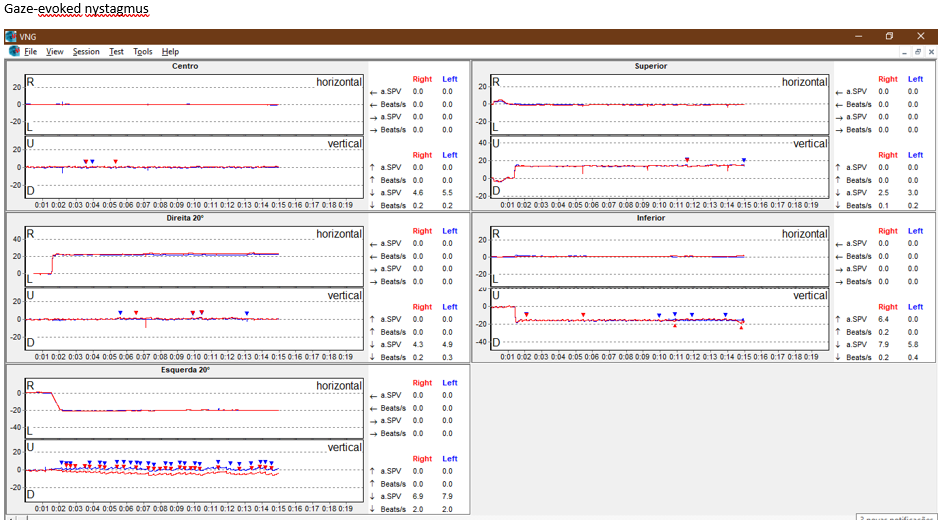
Nistagmo semi-espontâneo (Gaze Test): Presente, vertical inferior, intensificando-se nas miradas laterais, principalmente para o lado esquerdo e para baixo. Na mirada superior, diminui significativamente.
Provas oculomotoras com videonistagmografia:
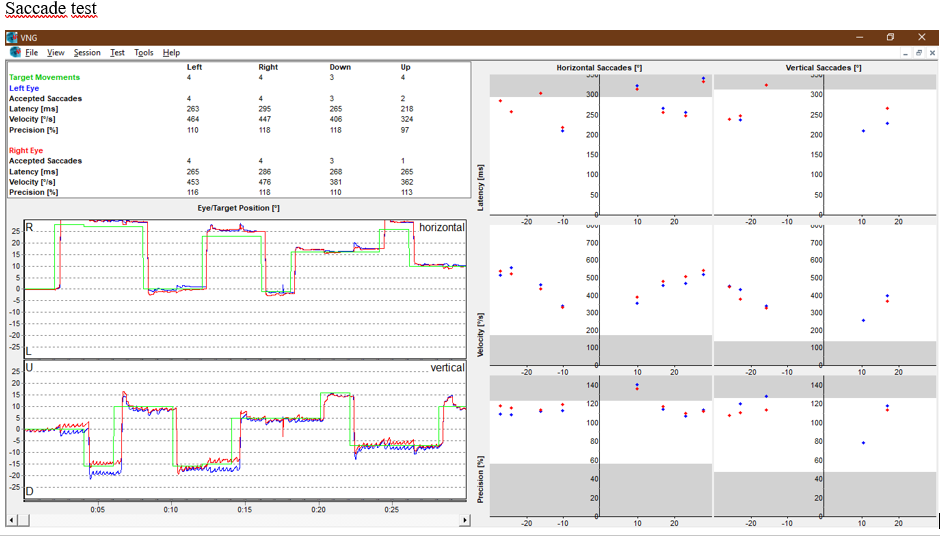
Movimentos sacádicos (Saccade Test): Sem alteração.
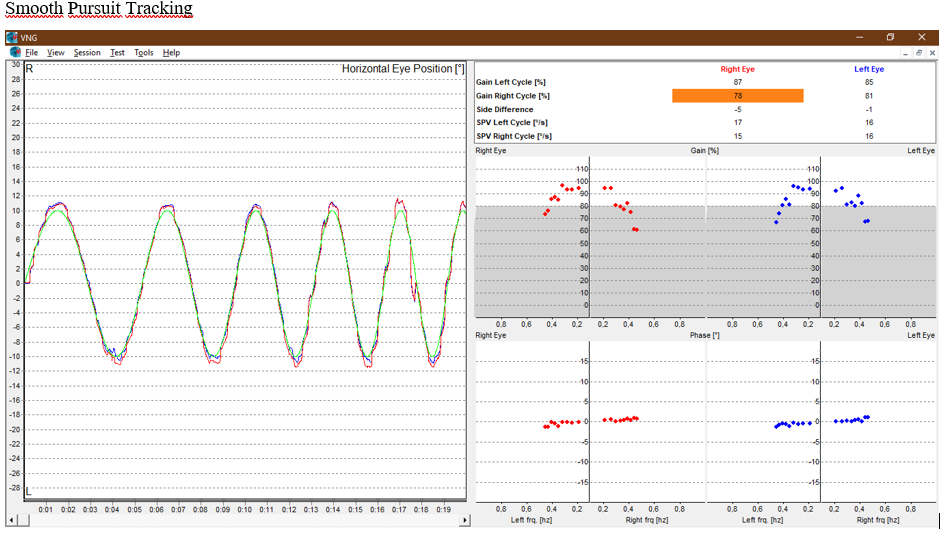
Rastreio (Smooth Pursuit Tracking): Normal.
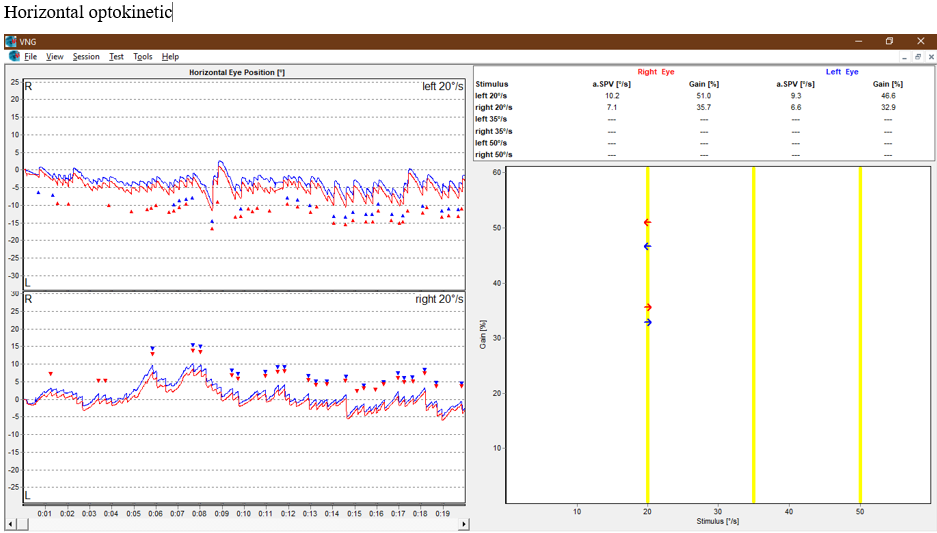
Prova Optocinética Horizontal (Optokinetics): Simétrica.
Prova Optocinética Vertical (Optokinetics): Assimétrica.
Provas vestibulares com videonistagmografia:
Prova rotatória pendular decrescente: Simétrica.
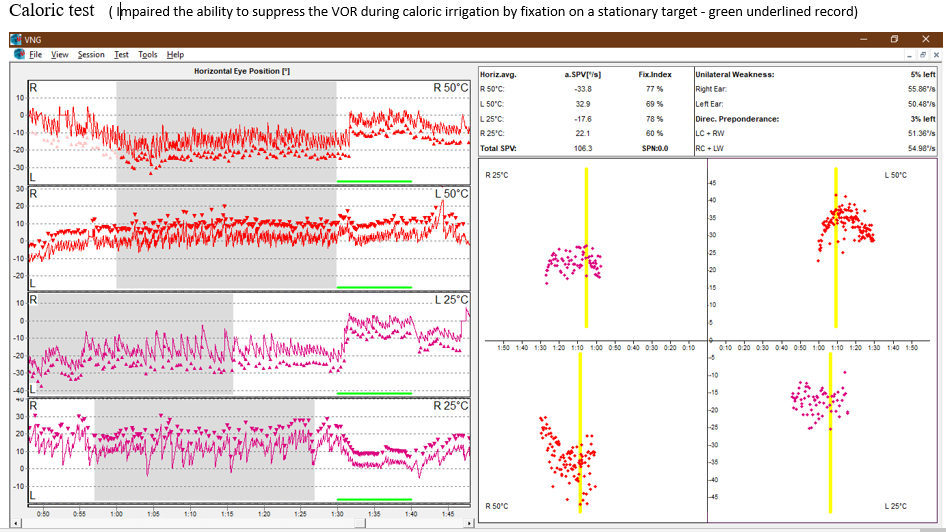
Provas calóricas (Caloric Test): Normoexcitabilidade labiríntica com efeito inibidor da fixação ocular prejudicado.
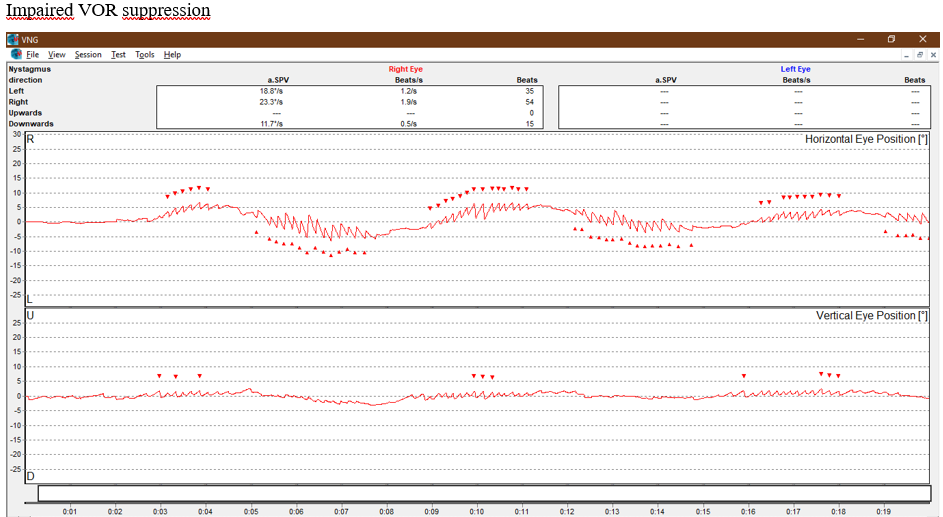
Supressão do Reflexo Vestíbulo-oculomotor (VOR Suppression): Alterada.
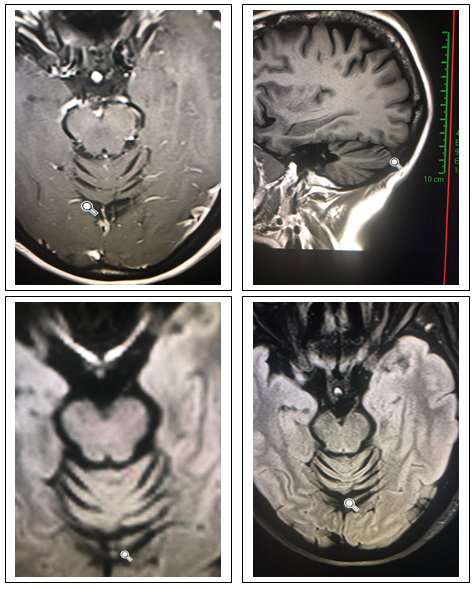
Estudo com ressonância magnética do crânio: Acentuação dos sulcos cerebelares. Sinais de atrofia/degeneração cerebelar.
COMENTÁRIO: Trata-se de uma paciente do sexo feminino de 52 anos de idade portadora de um transtorno oculomotor (Downbeat nystagmus).
Atendi pela primeira vez ano passado, mas ela conta que tem esse distúrbio há cerca de oito anos e que na época disseram que foi pelo uso de topiramato.
Ela hoje apresenta o downbeat nystagmus em todas as posições do olhar, sendo um pouco menos intenso na mirada superior.
Além disso ela tem prejuízo na supressão do reflexo vestíbulo-oculomotor, tanto na supressão visual na prova rotatória quanto na prova calórica.
Ela não tem até o momento alterações de sacadas, de perseguição ou ataxia.
Clinicamente ela tem dificuldade de adaptar o reflexo vestíbulo-oculomotor para as necessidades diárias de mudança visual, assim tem dificuldade na leitura, e pula as linhas durante a leitura, ficando nauseada se insiste em ler. Quando visualiza as imagens no celular por exemplo, as pessoas percebem que a sua cabeça ou o celular ficam oscilando na tentativa de focar as imagens de interesse. Tem outras dificuldades como ao atravessar uma rua ou andar de bicicleta.
Estudando as causas de down-beating nystagmus, o estudo de ressonância descartou Arnold Chiari, tumores, invaginação basilar e lesões de tronco cerebral baixo.
Outras causas que foram descartadas: efeito de anticonvulsivantes, intoxicação por lítio, intoxicações medicamentosas como meperidina ou amiodarona, depleção de magnésio.
Devido as supeitas de degeneração cerebelar, dosamos os autoanticorpo contra o GAD (ácido glutâmico descarboxilase) e a paciente concordou em fazer um teste genético para ataxias espinocerebelares (SCA 1,2,3 e 6). Os resultados foram negativos.
Atualização: Está sendo acompanhada pela clínica neurológica e fazendo pesquisa genética.